Эндокринная система — система, отвечающая за регуляцию деятельности всего организма. Их регуляция осуществляется с помощью эндокринных желёз, выбрасывающих в кровь гормоны. Они влияют только на органы-мишени, на мембране клеток которых расположены рецепторы, способные к восприятию конкретных гормонов.
Молочные железы являются органом-мишенью для гормонов, вырабатываемых:
- яичниками (эстрогены и прогестины);
- гипоталамусом;
- гипофизом (фолликулостимулирующий и лютеинизирующий гормоны – влияют ещё на яичники, тиреотропный гормон, регулирующий функцию щитовидной железы, и пролактин, напрямую действующий на молочную железу).
Каждый менструальный цикл – это подготовка женского организма к вынашиванию плода, беременности, родам и грудному вскармливанию.
- Во время первой (пролиферативной) фазы цикла клетки тканей молочных желёз усиленно делятся. Активность этого процесса напрямую зависит от концентрации в крови эстрогена и пролактина: чем она выше, тем интенсивнее деление.
- В течение второй фазы яичники вырабатывают прогестина, необходимый для ограничения деления.
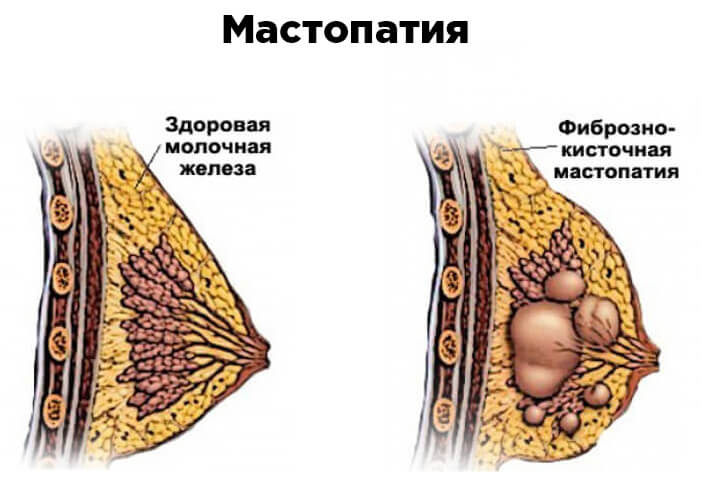
Если баланс гормонов нарушен, чаще всего говорят о мастопатии. Несмотря на большое количество причин и факторов, провоцирующих развитие этого заболевания (избыточная выработка пролактина, абсолютное или относительное преобладание эстрогенов – гиперэстрогения, нарушение выработки факторов роста), но все они так или иначе приводят к гормональному дисбалансу в организме женщины.
В настоящее время врачи и учёные классифицировали гормональный дисбаланс по нескольким типам.
Тип 1: высокий уровень эстрогенов, низкий или нормальный уровень прогестерона
Бывает следствием:
- поликистоза яичников: при протекании этой болезни яичники вырабатывают недостаточный объём эстрогенов, но при этом избыточный – мужских половых гормонов – андрогенов, которые организм женщины превращает в эстрогены, из-за чего начинается гиперэстрогения;
- болезней печени, поскольку при нарушении синтезирования белка в крови растёт доля активных эстрогенов, не связанных с белком);
- дисфункции гипоталамуса, вызванной стрессами, травмами головы, инфекциями, абортами.
- ожирения, потому что жировые ткани могут вырабатывать эстрогены.
Тип 2: низкий уровень прогестерона, низкий или нормальный уровень эстрогенов
Когда яичники сокращают синтез прогестерона, неизбежно возникает преобладание эстрогенов – этот процесс характеризует проблемы функционирования яичников.
Снижение выработки яичниками прогестерона неизбежно приводит к преобладанию эстрогенов. Это следствие пониженной функции яичников, или гипофункции.
Первичная гипофункция яичников развивается в результате:
- воспаления в придатках матки;
- нарушения кровоснабжения яичников, например, у пациенток с запорами, опухолями матки, после операций на органах малого таза;
- при так называемом синдроме истощенных яичников, когда развивается преждевременный климакс.
Вторичная гипофункция возникает:
- если гипофиз синтезирует слишком мало фолликулостимулирующего гормона;
- если нарушается функционирование центральной нервной системы.
Когда такое происходит, яичники ослабевают и не могут способствовать полноценному созреванию фолликулов и овуляцию, когда яйцеклетка покидает яичник. Менструальный цикл становится ановуляторным (вместо нормального двухфазного становится однофазным), который также сопровождается пониженной выработкой прогестерона. Такое может наблюдаться при климаксе либо после удаления яичников.
Яичниками прекращают вырабатывать эстрогены, но продолжают синтезировать их в подкожной жировой клетчатке из андрогенов (которые в свою очередь вырабатывают надпочечники). Как следствие, возникает гиперэстрогения (повышенное количество эстрогенов), не компенсирующаяся прогестинами.
Тип 3: уровень пролактина в крови повышен – гиперпролактинемия
Следствие:
- пониженной функции щитовидной железы, когда гипофиз в большом количестве вырабатывает все гормоны, в том числе пролактин.
- при нарушениях работы гипоталамуса и гипофиза (из-за перенесённых стрессов, травм, инфекций, абортов).
Тип 4: уровень гормонов щитовидной железы понижен или повышен
Нарушения работы щитовидной железы (гипотиреоз) вызывают нарушения и в работе яичников, что, в свою очередь, провоцирует повышенную выработку гипофизом гормона пролактин. Нормальное функционирование щитовидной железы может быть ослаблено из-за:
- воспалительного аутоиммунного процесса – тиреоидита.
- хронического недостатка йода в рационе. При этом увеличивается щитовидная железа и возникает так называемый эндемический зоб. У женщин с эндемичным зобом мастопатия наблюдается в 70–80 % случаев.
Тип 5: уровень в крови половых и тиреоидных гормонов, пролактина и других гормонов гипофиза в пределах нормы, однако у женщины имеется мастопатия
Ситуация является нередкой в современной медицинской практике. В этом случае мастопатия объясняется гиперэстрогенгистией – местным повышением концентрации эстрогенов непосредственно в тканях молочной железы, которое возникает вследствие:
- повышения активности фермента ароматазы, который превращает андрогены в эстрогены;
- увеличения количества рецепторов эстрогенов и /или повышения их чувствительности к внешним сигналам.
Исходя из перечисленных типов гормональных расстройств, классифицируют два типа мастопатии:
- У женщин детородного возраста (24–52 года), имеющих нормальный менструальный цикл. Причиной болезни в данном случае является дисбаланс эстрогенов (вырабатываемых яичниками) и пролактина (вырабатываемого гипофизом).
- У женщин, перенесших стерилизацию или находящихся в состоянии климакса, менопаузы (достигших возраста 52–65 лет и старше). Вызвать заболевание в данном случае даже невысокий уровень внеяичниковых эстрогенов (продуцируемых другими органами – надпочечниками, жировой тканью и другими органами), который не компенсируется прогестинами (так как яичники уже перестают их вырабатывать). Кроме того, сказывается расстройство выработки ростовых факторов.


 English
English