Содержание
Что происходит в молочных железах при мастопатии?
Клиническая картина
Особенности заболевания при беременности
Задачи лечения мастопатии при беременности
Отличительные признаки мастопатии при беременности
Провоцирующие факторы
Виды патологии
Есть ли опасность для будущего ребенка при мастопатии?
Особенности диагностики при беременности
Является ли мастопатия противопоказанием для беременности?
Родовая деятельность при уплотнениях в груди
Послеродовый период
Профилактика патологии
Женщин, страдающих мастопатией, волнует вопрос: как влияет заболевание на беременность? Рассмотрим подробнее, совместимы ли мастопатия и беременность, каковы особенности заболевания и лечения.
Что происходит в молочных железах при мастопатии?
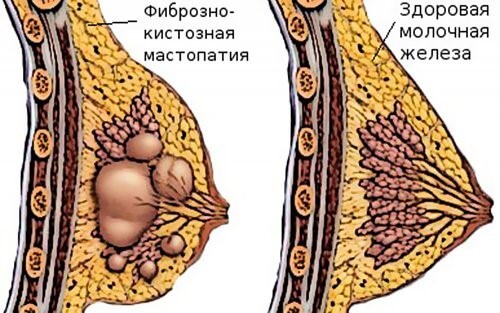
Такое заболевание, как мастопатия характеризуется перерождением железистой ткани и появлением уплотнений. Этот процесс проходит несколько стадий:
- Нарушение кровообращения и питания в молочной железе – развивается внутритканевая гипоксия и застойные явления.
- Повреждение клеток с последующим перерождением – это приводит к появлению мелких очаговых уплотнений.
- Разрастание видоизмененных клеток, расширение новообразований и вытеснение железистой ткани.
Чем сильнее прогрессировала патология, тем крупнее патологические разрастания. Их размер и форма изменяются в зависимости от вида заболевания и его прогрессирования.
Клиническая картина
Обычно болезнь проявляется постепенно, выраженность клиники зависит от стадии болезни. Классическая симптоматика характеризуется:
- Болью – может быть колющая, жгучая, ноющая или пульсирующая. В тяжелых случаях отдает в половину тела и верхнюю конечность. Болезненность сильнее всего выражена во второй стадии цикла и проходит после месячных.
- Пастозностью груди – отмечается отечность, железа увеличивается в размерах. Этот симптом сопровождается болезненностью, иногда онемением и чувством упадка сил.
- Наличием уплотнений – их размеры и количество зависят от вида заболевания. Выявляются при пальпации.
- Появлением выделений – светлого, красноватого или желтого цвета в зависимости от вида болезни и наличия осложнений.
- Температура при мастопатии – появляется в тяжелых случаях, когда паренхима сильно повреждена, а уплотнения сдавливают протоки и кровеносные сосуды.
Особенности заболевания при беременности
Отметим, как влияет беременность на мастопатию:
- в период вынашивания ребенка стабилизируется гормональный фон;
- во время беременности активируется железистая ткань, которая подготавливается к секреторной деятельности;
- беременность благоприятно влияет на психику женщины и устраняет стресс как один из факторов риска мастопатии.
У большинства женщин после родов и кормления грудью исчезают уплотнения, наступает выздоровление. При наличии тяжелой формы мастопатии отмечается регресс заболевания.
Задачи лечения мастопатии при беременности
Лечение мастопатии направлено на замедление прогрессирования патологии, снятие симптомов и устранение причинного фактора. Во время беременности принимать гормональные препараты нельзя, поэтому доктор даст рекомендации по режиму дня и проведению укрепляющих процедур. От такой терапии ожидается следующий эффект:
- снятие боли;
- уменьшение уплотнений;
- рассасывание кист;
- восстановление железистой ткани;
- стабилизация гормонального фона.
Для решения всех задач нужно длительно проводить терапию и следовать всем рекомендациям врача. Первые результаты от консервативного лечения наблюдаются спустя несколько месяцев от его начала.
Отличительные признаки мастопатии при беременности
Мастопатия при беременности отличается по нескольким параметрам – основные признаки заболевания в этот период следующие:
- в связи с секреторной деятельностью количество выделений увеличивается;
- во время лактации грудь сильнее набухает, если молоко не сцеживается, дискомфорт усиливается;
- размеры уплотнений уменьшаются в размере;
- если лактация не прерывается, пациентки отмечают снижение боли и улучшение самочувствия.
При обследовании в большинстве случаев наблюдается восстановление железистой ткани, рассасывание кист. Рецидивы патологии после родов минимальны.
Провоцирующие факторы
Мастопатия развивается на фоне гормональных сбоев, из-за которых запускаются процессы перерождения железистой ткани. К таким изменениям могут привести следующие причины:
- травмы молочной железы;
- отсутствие беременности в анамнезе;
- возраст старше 35 лет;
- нерегулярная половая жизнь;
- болезни репродуктивной системы;
- периодические стрессы;
- частые аборты;
- вредные привычки.
Провоцирующие факторы запускают заболевание задолго до беременности. Если мастопатия была обнаружена после зачатия – патология развивалась в течение нескольких лет.
Виды патологии
Различают несколько форм болезни, но все патологии можно объединить в три основные группы:
- Фиброзная мастопатия – характеризуется образованием множественных мелких уплотнений, рассеянных по паренхиме железы. Наиболее благоприятный вид заболевания.
- Узловая или кистозная мастопатия – может также возникать при беременности, сопровождается появлением кист в железистой ткани. Эти уплотнения сложнее поддаются лечению, могут сдавливать сосуды и молочные протоки.
- Смешанная форма – промежуточный вариант мастопатии, характеризуется образованием кист и маленьких узелков.
Есть ли опасность для будущего ребенка при мастопатии?
Некоторые женщины боятся зачатия при мастопатии, опасаясь за здоровье будущего ребенка. Особо скептически относятся представительницы прекрасного пола к грудному вскармливанию.
Такие предостережения беспочвенны – мастопатия не оказывает негативного влияния на плод, не может спровоцировать выкидыш или преждевременные роды. Женское молоко безвредно для ребенка и не вызывает интоксикации или отравления.
Особенности диагностики при беременности
Если в процессе вынашивания ребенка подозревается мастопатия, существуют определенные ограничения к проведению диагностики. При беременности запрещается рентген, все методы исследования должны быть максимально безопасными.
Поэтому патологию можно выявить двумя основными способами:
- Осмотр – методом пальпации в кабинете маммолога. Доктор оценивает наличие уплотнений, их размеры и локализацию.
- УЗИ – единственный безопасный метод инструментальной диагностики. На 3-6 месяце его может заменить МРТ.
Является ли мастопатия противопоказанием для беременности?
Планирование беременности – важный этап в жизни каждой женщины. Если диагностирована мастопатия, зачатие и роды пойдут на пользу:
- при развитии ребенка гормоны в организме женщины стабилизируются, что благоприятно влияет на физиологию молочной железы;
- после родов запускается секреция – с материнским молоком вымываются все токсины и шлаки, устраняются застойные явления.
Мастопатия не является противопоказанием для беременности, а считается эффективной профилактикой. При ее планировании рекомендуется посетить лечащего врача.
Родовая деятельность при уплотнениях в груди
Большинство пациенток не отмечают ухудшения клинических проявлений мастопатии при родовой деятельности, выраженные симптомы беспокоят только при тяжелой форме мастопатии:
- усиление боли распирающего характера;
- повышение температуры в первые дни после рождения ребенка.
Такие клинические проявления возникают редко, обычно перед родами женщина проходит лечебную программу по рекомендациям врача. При ухудшении самочувствия назначается симптоматическая терапия.
Послеродовый период
Сразу же после родов в организме женщины повышается концентрация гормона пролактина, под действием которого вырабатывается материнское молоко. Это благоприятно сказывается на состоянии организма, но в некоторых случаях такие условия могут спровоцировать мастит. Он развивается на фоне нарушения опорожнения железистых протоков и повышенной секреторной активности.
Чтобы избежать мастита, нужно сцеживать молоко в конце каждого кормления, продолжать эти процедуры в течение нескольких месяцев после перевода ребенка на искусственное вскармливание.
Профилактика
Для исключения развития мастопатии рекомендуется соблюдать профилактическую программу. Она включает:
- выбор удобного бюстгальтера из натуральных тканей, который не будет сдавливать грудь;
- исключение стрессов;
- отказ от вредных привычек;
- ведение регулярной половой жизни;
- исключение загара и посещений солярия, бани.
Важно соблюдать профилактику как до беременности, так и после рождения ребенка. Дополнить программу можно регулярным посещением маммолога и проведением ежедневного самостоятельного осмотра.


 English
English